パーキンソン病が治るかもしれない!『iPS細胞』が注目されるようになったのは、2012年のノーベル生理学・医学賞がiPS細胞を作製した京都大学の山中伸弥教授ら2人に贈られてから。
同時に、ALS(筋萎縮性側索硬化症)やパーキンソン病といった難病の認知度も上がったように思います。再生医療に期待し過ぎるのは止めようと思っているのですが↘↘
私が『iPS細胞』に関する記事を書かなかった理由、と言うよりも、何でも掘り下げて調べるのが好きなのに、日常でもあまり『iPS細胞』に触れてこなかったのは過度な期待をしてしまうのが分かっていたからなんです。ガッカリしたくない❗という思いが強いです。
まるで、数年後には脳神経疾患が❝完治❞するような騒がれ方でしたね。ただ、私の気持ちの中で「日本の医療の方針だと実用化は、数年どころか数十年先…私が動ける間の実用化はあり得ない」という諦めモードがありました。そして口惜しさと‼
だから、友人たちが『iPS細胞』が実用化されたら完治するんじゃないの‼って声をかけてくれても苦笑いしかできませんでした。薬ひとつが海外と比べて数年のラグがあると言われている日本で、世界に先駆けた治療が受けられるのだろうか?と疑問ばかりが先行してしまいます。
目次
『iPS細胞』とは?
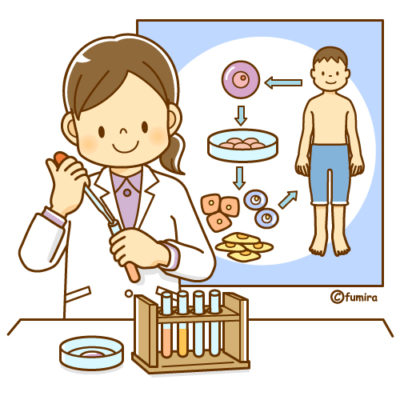
iPS細胞の誕生は2006年。新しい多能性幹細胞で、再生医療実現に重要な役割を果たすと期待されています。
《iPS細胞とは、どのような細胞なのでしょう?》
私たちの体はおよそ60兆個という気の遠くなりそうな数の細胞で構成されてるそうです。でも、元をたどればすべてたった一つの受精卵が増殖と分化を繰り返して生まれたもの。
人間の皮膚などの体細胞に、極少数の因子を組み込み、培養することによって、様々な組織や臓器の細胞に分化する能力とほぼ無限に増殖する能力をもつ多能性幹細胞に変化します。
これを「人工多能性幹細胞(induced pluripotent stem cell)」と呼びます。見た通り頭文字をとって「iPS細胞」。山中教授が名付け親だそうです‼
体細胞が多能性幹細胞に変わること、受精卵にかなり近い形にまで細胞へと戻すことを『リプログラミング』と言います。 山中教授のグループのリプログラミング技術は、再現性が高く、また比較的容易であり、幹細胞研究において革新的なものだったようです。
『 iPS細胞」発見の経緯は?
「iPS細胞」発見の背景には、ES細胞(embryonic stem cell:胚性幹細胞)の存在があります。1981年には、すでにイギリスのケンブリッジ大学で病気やケガで失われた臓器などを再生するための研究が行われ、マウスの胚盤胞からES細胞を作り出すことに成功しています。
ES細胞は代表的な多能性幹細胞の一つで、あらゆる組織の細胞に分化することができるのです。1998年には、アメリカのウィスコンシン大学で、ヒトES細胞の樹立に成功しました。ここまでくると、難治性疾患に対する再生医療に期待がふくらみますよね‼
けれど、ES細胞の実験的応用としては、シャーレの中で遺伝子操作をした細胞を受精卵に注入した後母親のお腹の中に移植し、個体に発生させることで、ある特定の遺伝子を破壊した遺伝子欠損マウスを作り出すことができます。
遺伝子を欠損したマウスを通常のマウスと比較することで、破壊した遺伝子が通常のマウスのなかでどのような働きをしていたかがわかるのですが、ES細胞の作製効率が非常に低いため、ES細胞を作成するためには多くの卵細胞が必要となるわけです。
女性から多くの卵細胞を提供してもらうことは「将来ひとつの命となる卵細胞を治療のために犠牲にしてよいのか?」という倫理的問題に加え、ES細胞を移植するときの拒絶反応の問題などもあって、ES細胞の再生医療への応用には様々なハードルがあるのです。
そこで、患者の皮膚細胞から様々な細胞に分化できる『iPS細胞』を作る技術が開発され、再生医療の本命として世界中で盛んに実用化に向けた研究が進められているのです。
ここまでくると実用化は、直ぐそこって思ってしまいますよね↘↘↘それが、なかなか進まないので、返ってツラくなるんです。当初、2016年には「iPS細胞」を使ったパーキンソン病の治験、臨床が…という情報が飛び交ってましたが、いつの間にか2017年になり2018年になり…。
加齢黄斑変性の患者には「iPS細胞」の移植が行われましたから、次はパーキンソン病かと、またまた勝手に期待していただけに❝勝手にガッカリ❞↘↘↘もう、「iPS細胞」に関しては耳を塞いでいようと思ってしまったのです。
「iPS細胞」に対する国の予算は充分なのでしょうか?
『平成28年度 医療分野の研究開発関連予算の概算要求のポイント』というPDFから抜粋しています。●世界最先端の医療の実現に向けた取組 再生医療の実現化ハイウェイ構想として 170億円<機構>となっています。
*安全性確保に向けた研究開発、臨床研究・治験の活性化、臨床品質の細胞ストックの整備等を実施し、企業等による製品化を支援し、実用化を促進する。
*臨床研究段階への移行(対象疾患の例:角膜上皮疾患、心不全) -細胞製造技術の開発など実用化に向けた産業基盤の整備。
基礎から臨床段階まで切れ目なく一貫した支援を行うとともに、再生医療関連事業のための基盤整備ならびに、iPS細胞等の創薬支援ツールとしての活用に向けた支援を進め、新薬開発の効率性の向上を図る。←実現させてください!
【2015年度までの達成目標】
●ヒト幹細胞等を用いた研究の臨床研究又は治験への移行数 約10件
※例:加齢黄斑変性、角膜疾患、膝半月板損傷、骨・軟骨再建、血液疾患
●iPS細胞を用いた創薬技術の開発
【2020年頃までの達成目標】
● iPS細胞技術を活用して作製した新規治療薬の臨床応用
●再生医療等製品の薬事承認数の増加
● 臨床研究又は治験に移行する対象疾患の拡大 約15件
※ 2015年度達成目標の10件を含む
これだけを見てると予算はシッカリしているように思えるのですが、山中伸弥教授が所長を務める「京都大学 iPS細胞研究所」のHPを見てみると、iPS細胞研究基金への支援を呼びかける文章に必死の思いが込められているように思えます。
教授はマラソンも参加されてますしね😤ご支援のお願いとして書かれている文面には、『iPS細胞』技術の医療応用に向けた課題として以下のことが記載されいます。
◆基礎研究から実用化まで、何十年もの長い時間がかかります。
◆開発に膨大な資金を要し、患者数が少ないため治療法が開発されない難病があります。
◆必要な細胞を、早く、安く、大量に作製する技術を確立する必要があります。
◆生きている細胞を医薬品として使うため、安全性の確保が大きな課題です。
やはり何十年もかかるのだな~と凹みますが、ノーベル賞も受賞し、優秀な研究者は海外に出ていく中、再生医療のために日本で頑張る研究所のメンバーが苦労をする…時々ニュースで流れる政治家の無駄遣い(?!)を少し回せば済むことなんじゃないかと思うのですが。
次回、実際iPSでつくる薬のことなど記事にしていきたいと思います。


コメント